Topographische Anatomie: Thorax: Mediastinum medium
< Topographische Anatomie | Thorax
Der Herzbeutel ist ein stabiler Sack, in dem das Herz liegt
[Bearbeiten]Aufbau des Herzbeutels
[Bearbeiten]
Das Herz wird umgeben von mehreren Hüllen, die insgesamt den Herzbeutel (Pericardium) bilden. Eine innere Hülle legt sich dem Herzen direkt an und schlägt an den ein- und austretenden Gefäßen um, eine äußere Hülle dient als zusätzlicher Schutz.
- Die innere Hülle ist das seröse Perikard (Pericardium serosum), das aus einem parietalen und einem viszeralen Blatt besteht.
- Das viszerale Blatt liegt dem Herzen direkt auf ("Epikard") und schlägt an den Passagestellen der Gefäße um in das
- parietale Blatt.
- Zwischen beiden Blättern breitet sich ein flüssigkeitsgefüllter Spalt von 20 ml Volumen aus (Cavitas pericardialis). Man beachte zudem die Umschlaglinien, die entstehen, weil sich der Herzschlauch während der Ontogenese abknickt: Der Herzschlauch wird zunächst vom serösen Perikard umhüllt, das sich am oberen Rand (Ausstrombahn) und unteren Rand des Herzschlauchs (Einstrombahn) umstülpt. Mit der Zeit knickt der Herzschlauch ab, und die Einstrombahn nähert sich der Ausstrombahn - ebenso nähern sich die zugehörigen Umschlagstellen einander an, ohne jedoch miteinander zu verwachsen; dabei folgt das viszerale Blatt des serösen Perikards dem Knick, während das parietale Blatt den Knick nicht mitmacht. Daher befinden sich gemeinsame Umschlagfalten einerseits um die Venen (kreuzförmige Umschlagfalte), andererseits um die Arterien herum. Die Umschlagfalten kann man am Präparat tasten: den Sinus transversus pericardii als Kanal zwischen oberen Arterien und unteren Venen und den Sinus obliquus pericardii als Tasche, die von der Umschlaglinie der Venen nach kranial begrenzt wird.
- Die äußere Hülle ist das fibröse Perikard (Pericardium fibrosum), das verwachsen ist
- kaudal mit dem Zwerchfell (Facies diaphragmatica),
- dorsal mit dem Bindegewebe des Oesophagus,
- ventral mit dem Sternum über die Ligamenta sternopericardiaca,
- lateral mit der Pleura mediastinalis, wodurch das Septum pleurapericardiale entsteht.
Innervation des Herzbeutels: Nervi phrenicus und vagus
[Bearbeiten]Innerviert wird der Herzbeutel von den Nervi phrenicus und vagus.
- Der Nervus phrenicus verläuft dabei vor dem Lungenhilum und in Begleitung der Vasa pericardiacophrenica
- Der Nervus vagus hinter dem Lungenhilum
Den Herzbeutel und die Herzventrikel punktiert man von ventral (zwischen Rippenbogen und Processus xyphoideus sterni), die Vorhöfe von dorsal (neben der Wirbelsäule).
Das Herz liegt im Herzbeutel und pumpt Blut
[Bearbeiten]Grobaufbau des Herzens
[Bearbeiten]
Das Herz gewährleistet den Fluss des Blutes. Durch seine Pumptätigkeit stellt es einen hohen Blutdruck bereit, der von den Verbrauchern je nach Bedarf herabreguliert wird.
Weil das Herz zwei Kreisläufe zu versorgen hat (Lungenkreislauf, Körperkreislauf), besitzt es
- zwei Vorhöfe (Atria dextrum und sinistrum) und
- zwei Kammern (Ventriculi dexter und sinister), die voneinander durch die Ventilebene getrennt sind.
- Rechter Vorhof und rechte Kammer sowie linker Vorhof und linke Kammer bilden jeweils eine funktionelle Einheit, zwischen ihnen befinden sich das Vorhof- und das Ventrikelseptum.
Die Septierung lässt sich an der Außenseite des Herzens nachvollziehen:
- Der Sulcus coronarius (Kranzfurche) ist das äußere Pendant der Ventilebene,
- der Sulucus interventricularis ist das Pendant zum Kammerseptum.
Blutfluss durch das Herz
[Bearbeiten] |
 |
Durch das Herz fließt das Blut folgendermaßen:
- Sauerstoffarmes Blut aus dem Körper strömt über die Venae cavae superior und inferior senkrecht in den rechten Vorhof ein: Es strömt dabei direkt auf die Trikuspidalklappe zu (Blut der Vena cava superior) oder auf die Fossa ovalis (Überbleibsel des Foramen ovale; Blut der Vena cava inferior), wobei der Blutfluss hier von der Valvula venae cavae inferioris ausgerichtet wird. Weiterhin befinden sich im Vorhof das Ostium sinus coronarii mit einer zugehörigen Klappe und die Auricula dextra (rechtes Herzohr).
- Vom Vorhof fließt das Blut durch die Valva tricuspidalis (rechte AV-Klappe; bestehend aus Cuspides anterior, posterior und septalis) in den rechten Ventrikel, und zwar auf die Trabeculae carneae zu, die den Blutstrom abdämpfen. Die Valva tricuspidalis ist über Chordae tendineae an den Musculi papillares anterior und posterior aufgehängt, so dass die Klappe nicht in den Vorhof zurückschlagen kann, wenn der Druck im Ventrikel ansteigt.
- Über den Conus arteriosus fließt das Blut durch die Valva trunci pulmonalis (bestehend aus Valvulae semilunares anterior, dextra und sinistra) in den Truncus pulmonalis und von dort in die Lunge, wo das Blut mit Sauerstoff beladen wird und Kohlenstoffdioxid abgibt.
- Sauerstoffreiches Blut aus der Lunge fließt über die Venae pulmonales (meist 4 Stück) waagrecht in den linken Vorhof, der zudem die Auricula sinistra enthält.
- Durch die Valva bicuspidalis (linke AV-Klappe, "Mitralklappe", bestehend aus Cuspides anterior und posterior) fließt es in den linken Ventrikel, der ebenfalls Musculi papillares und Trabeculae carneae enthält, und schließlich
- über die Aortenklappe (bestehend aus Valvulae semilunares posterior, dextra und sinistra) in die Aorta ascendens und somit in den Körperkreislauf.
Lage des Herzens in vivo und Lagebestimmung am Patienten
[Bearbeiten]Lage des Herzens
[Bearbeiten]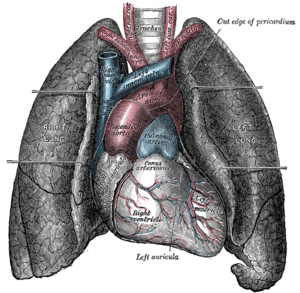 |
 |
Das Herz liegt schräg und etwas nach links versetzt im Mediastinum mediale, seine Längsachse verläuft von rechts kranial dorsal nach links kaudal ventral (Drehung um jeweils 45 Grad um die Transversal- und Saggitalachse). Der linke Vorhof bildet den dorsalsten Teil des Herzens, die Herzspitze (Apex) den ventralsten Teil; ihr Stoß ist im fünften Interkostalraum zu spüren.
Das Herz hat zahlreiche Nachbarn und daher entsprechende Flächen:
- ventral: Facies sternocostalis,
- kaudal: Facies diaphragmatica,
- lateral je eine Facies pulmonalis.
Das Pericardium fibrosum ist mit Gefäßen verwachsen, so dass das Herz recht stabil im Mediastinum liegt. Derartige Verwachsungen finden sich
- an den Arterien
- am Venenkreuz
Bestimmung der Herzlage am Patienten
[Bearbeiten]Die Lage des Herzens lässt sich am Patienten auffinden mittels Perkussion und Bildgebung.
Perkussion
[Bearbeiten]
Der sonore Klopfschall bei Perkussion der Lunge wird durch das Herz gedämpft, und zwar abhängig von seinen topographischen Beziehungen. So unterscheidet man die relative und die absolute Herzdämpfung.
- Im Bereich der absoluten Herzdämpfung wird das Herz nicht von Lungenabschnitten überlagert. Dieser Bereich wird begrenzt von den Pleurae viscerales beider Lungenflügel und ist daher atemabhängig. Bei Punktionen gilt es zu beachten, dass die Pleura parietalis ebenfalls im Bereich der absoluten Herzdämpfung liegen kann, weil sie den Klopfschall nur geringfügig beeinflusst.
- Im Bereich der relativen Herzdämpfung wird das Herz von Lungenabschnitten überlagert. Er dehnt sich aus vom Bereich der absoluten Herzdämpfung bis zu den lateralen Grenzen der mit Lungengewebe gefüllten Recessus costomediastinales beider Seiten. Die relative Herzdämpfung gibt die äußeren Begrenzungen des Herzens wieder, wenngleich relativ ungenau (Überlagerung mit Dämpfungsbezirk der Leber).
Bildgebung: Röntgen-Thorax
[Bearbeiten]
Im Röntgenbild des Thorax mit sagittalem Strahlengang lässt sich die charakteristische Form des Herzens erkennen. Randbildende Strukturen sind
- rechts (von oben nach unten):
- Vena cava superior
- Aorta ascendens
- Atrium dextrum
- Vena cava inferior
- links (von oben nach unten):
- Arcus aortae
- Truncus pulmonalis
- Atrium sinistrum, besonders die Auricula sinistra
- Ventriculus sinister (Kammerbogen)
Anhand des Röntgenbilds lässt sich das Herz eines Patienten in Kategorien einordnen, und zwar je nach dem, in welchem Winkel die Längsachse des Herzens zur Horizontallinie steht.
- Winkel > 45°: Steilherz (physiologisch z. B. bei Inspiration)
- Winkel = 45° Schrägherz
- Winkel < 45° Querherz.
In der Physiologie teilt man die Herzlage dagegen anhand der Maximalausschlägen in den Extremitätenableitungen des EKGs ein (Normaltyp, Horizontaltyp, Linkstyp, Steiltyp, Rechtstyp).
Veränderungen während der Embryonalperiode
[Bearbeiten]Während des Wachstums macht das Herz eine Drehung durch, wird schwerer (absolut gesehen; relativ zum Körpergewicht nimmt sein Gewicht nur während einer Phase zu und wird dann kleiner) und größer, und das Myokard des linken Ventrikels (Hochdrucksystem) verbreitert sich.
Myokard und Herzskelett
[Bearbeiten]Myokard
[Bearbeiten]Die Muskulatur der Ventrikel besteht aus drei Schichten, die am Vortex cordis ineinander übergehen. Die Vorhöfe haben eine gemeinsame äußere und je eigene innere Schichten.
Herzskelett
[Bearbeiten]Das Myokard lässt sich bis auf ein bindegewebiges Skelett ("Herzskelett") entfernen. In der Ventilebene gibt es nur dieses bindegewebige Herzskelett, das Myokard fehlt hier fast vollständig. Das Herzskelett in der Ventilebene untergliedert man dabei in
- zwei Faserringe (Anulus fibrosus dexter und sinister), welche die rechte und linke Atrioventrikularklappe begrenzen,
- einen Aortenring und einen Pulmonalisring, welche die entsprechenden Gefäße begrenzen.
Zwischen den Faserringen und dem Aortenring liegen zwei bindegewebige Dreiecke:
- Trigonum fibrosum sinistrum und
- Trigonum fibrosum dextrum; dieses enthält eine Öffnung, durch die Zellen des Erregungsleitunssystems (Hisbündel; siehe unten) hindurchtreten.
Klappen des Herzens und Auskultationsstellen
[Bearbeiten] |
 |
Klappen des Herzens
[Bearbeiten]Wie schon erwähnt, besitzt das Herz Klappen zum einen zwischen Vorhöfen und Kammern und zum anderen zwischen Kammern und fortleitenden Gefäßen; sie sorgen dafür, dass das Blut nur in eine Richtung fließt. Man unterscheidet also folgende Klappen:
- Atrioventrikular-Klappen (AV-Klappen, Segelklappen):
- Rechts: Trikuspidalklappe, bestehend aus drei Segeln
- Links: Bikuspidalklappe (Mitralklappe), bestehend aus zwei Segeln.
- Gefäßklappen (Taschenklappen):
- Rechts: Pulmonalklappe
- Links: Aortenklappe
Die vier Klappen liegen in einer gemeinsamen Ebene (Ventilebene).
Auskultationsstellen
[Bearbeiten]Bei pathologischen Veränderungen der Herzklappen (Stenose oder Insuffizienz) treten turbulente Strömungen auf, die abhörbare Geräusche erzeugen. Da die Geräusche gewissermaßen mit dem Blutstrom mittransportiert werden, lassen sie sich mit Hilfe des Stethoskops an Stellen auskultieren, die einige Zentimeter von ihrem Entstehungsort entfernt sind. Nun gibt es bestimmte Punkte, an denen sich die Geräusche für jede Klappe besonders gut von den Geräuschen der anderen Klappen differenzieren lassen - dies sind die Auskultationsstellen der Herzklappen.
Die Auskultationsstellen lassen sich anhand des Blutstroms durch die jeweilige Klappe herleiten, denn die Fließrichtungen beider Seiten ergänzen sich zu einem "X".
- Der Blutfluss im rechten Herzen bildet eine Diagonale von rechts unten nach links oben:
- durch die Trikuspidalklappe (rechts) fließt das Blut nach rechts unten → Auskultationsstelle: Interkostalraum 5, rechts parasternal,
- durch die Valva trunci pulmonalis gelangt das Blut nach links oben → Auskultationsstelle: Interkostalraum 2, links parasternal
- Analog zur rechten Seite bildet der Blutfluss im linken Herzen eine Diagonale von links unten nach rechts oben:
- durch die Mitralklappe fließt das das Blut nach links unten → Auskultationsstelle: Interkostalraum 5, links medioklavikulär
- durch die Valva aortae fließt es nach rechts oben → Auskultationsstelle: Interkostalraum 2, rechts parasternal.
Erregung der Herzens und Modulation durch das vegetativen Nervensystem
[Bearbeiten]
Das Erregungsbildungs- und Erregungsleitungssystem
[Bearbeiten]Das Herzgewebe wird histologisch zur quergestreiften Muskulatur gezählt, funktionell steht es aber der glatten Muskulatur näher, weil es die Fähigkeit zu myogener Automatie besitzt, d. h. es kann sich ohne äußeren Anstoß kontrahieren. Verantwortlich hierfür sind das Erregungsbildungs- und das Erregungsleitungssystem, beides Gruppierungen spezialisierter Herzmuskelzellen. Das Erregungsbildungssystem löst aufgrund einer langsamen diastolischen Depolarisation bis hin zu einem Schwellenpotential eine Erregung aus, die anschließend über das Erregungsleitungssystem an das gesamte Herz weitergeleitet wird. Weil die Herzmuskelzellen über Gap Junctions verbunden sind ("funktionelles Syncytium"), breitet sich die Erregung schließlich über den gesamten Herzmuskel aus. Bestimmte Bereiche des Erregungsleitungssystem können im Bedarfsfall ihrerseits Erregungen bilden, und zwar mit umso geringerer Frequenz, je weiter distal sie liegen. Den Erregungen folgt mit kurzer Verzögerung die Kontraktion.
- Das Erregungsbildungssystem bildet der Sinusknoten (Nodus sinuatrialis), der mit einer Frequenz von 60-80/min Depolarisationen auslöst. Er liegt ventral subepikaridal an der Einmündung der Vena cava superior.
- Die Erregung breitet sich nun mittels des Erregungsleitunssystems über das Herz aus, und zwar über
- Vorhofmyokard
- AV-Knoten (Nodus atrioventricularis, Aschoff-Tawara-Knoten): er liegt im rechten Vorhof, und zwar im Septum interatriale kranial des Ostium sinus coronarii, und bündelt die Erregungen des Vorhofmyokards. Aufgrund seiner geringen Leitungsgeschwindigkeit läuft die Erregung nur langsam weiter, so dass die Vorhöfe vollständig kontrahiert sind, wenn die Erregung an die Kammern weitergegeben wird (antizyklisches Arbeiten von Vorhöfen und Kammern als Voraussetzung für den Ventilebenenmechanismus).
- Das His-Bündel (Fasciculus atrioventricularis) leitet die Erregung durch das bindegewebige und daher unerregbare Herzskelett. Es spaltet sich auf in zwei Kammerschenkel (Crura dextrum und sinistrum, Tawara-Schenkel), die beide im Kammerseptum verlaufen.
- Das Crus dextrum läuft unverzweigt zur Herzspitze und teilt sich dort in Purkinjefasern auf, die sich im Myokard weiter verzweigen.
- Das Crus sinistrum teilt sich in einen vorderen, einen mittleren und einen hinteren Faszikel und läuft ebenfalls zur Herzspitze, wo es sich in Purkinjefasern verästelt.
- In der Folge kontrahiert sich die Herzmuskulatur. Zunächst verkürzen sich die Musculi papillares (antizipatorische Anspannung der AV-Klappen), anschließend kontrahiert sich das Herz rotierend von der Herzspitze aus. Die Ventilebene bewegt sich dabei herzspitzenwärts, so dass sich der Druck innerhalb der Ventrikel erhöht und das Blut in die Aorta und den Truncus pulmonalis ausgestoßen wird.
Modulation der Herztätigkeit durch Sympathikus und Parasympathikus
[Bearbeiten]Sympathikus und Parasympathikus modulieren die Frequenz des Sinusknotens sowie die Kontraktionskraft, Relaxationsgeschwindigkeit, Erregungsleitungsgeschwindigkeit und Erregbarkeit des Myokards. Dies geschieht über folgende Nerven:
- Parasympathikus (Nervus vagus): Rami cardiaci cervicales superiores und inferiores; sie beeinflussen im Wesentlichen nur die Vorhöfe, und zwar rechtsgelegene Anteile (z. B. Sinusknoten) über den rechten Nervus vagus, linksgelegene Anteile (z. B. AV-Knoten) über den linken Nervus vagus.
- Sympathikus: Nervi cardiaci cervicales superior, medius und inferior.
- Die Nerven verflechten sich dabei am Aortenbogen zum Plexus nervosus cardiacus.
Gefäße des Herzens
[Bearbeiten]
Arterielle Versorgung
[Bearbeiten]Koronararterien: Arteriae coronariae dextra und sinistra
[Bearbeiten]Die Herzkranzarterien sind die Vasa privata des Herzens und zählen zu den Arterien vom muskulären Typ (Autoregulation, v. a. durch metabolische Regulation (Adenosin)). Weil sie funktionelle Endarterien sind, kann der Ausfall einer Arterie nicht von umgebenden Arterien kompensiert werden (Herzinfarkt).
Es gibt zwei Hauptstämme, die beide aus der Aorta kurz über der Aortenklappe hervorgehen, und zwar über der jeweiligen Valvula semilunaris:
- Die Arteria coronaria dextra verlässt die Aorta über der Valvula semilunaris dextra. Sie biegt im Sulcus coronarius um das rechte Herzohr herum und läuft anschließend im Sulcus interventricularis posterior als Ramus interventricularis posterior. Ihre Hauptversorgungsgebiete sind beim normalen Versorgungstyp
- fast das ganze rechte Herz,
- dorsale Teile des Kammerseptums,
- dorsale Teile des linken Ventrikels,
- Erregungsleitungssystem.
- Die Arteria coronaria sinistra verlässt die Aorta über der Valvula semilunaris sinistra und spaltet sich dann auf:
- Der Ramus circumflexus verläuft im Sulcus coronarius nach dorsal kaudal
- Der Ramus interventricularis anterior ("RIVA") verläuft ventral im Sulcus interventricularis anterior; besonders er ist bei Herzinfarkten betroffen.
- Die Arteria coronaria sinistra versorgt beim normalen Versorgungstyp die größten Teile von linkem Ventrikel und Kammerseptum (ventrale Bereiche), zudem einen ventralen Teil des rechten Ventrikels.
Die Versorgung des linken Ventrikel erfolgt hauptsächlich in der Diastole, weil dann zum einen der transmurale Druck klein genug ist, um einen Blutfluss zu ermöglichen, und sich das Blut zum anderen über der Aortenklappe staut und in die Herzkranzgefäße abfließen kann. Demgegenüber wird der rechte Ventrikel aufgrund seiner schwächeren Muskulatur weitgehend kontinuierlich versorgt.
Versorgungstypen
[Bearbeiten]Die Versorgung des Herzens kann variieren. Man unterscheidet drei Prototypen, die sich im Wesentlichen darin unterscheiden, von welcher Arterie der Ramus interventricularis posterior abstammt:
- Normalversorgungstyp: Der Ramus interventricularis posterior zweigt aus der Arteria coronaria dextra ab, die Arteria coronaria sinistra beteiligt sich somit nur mit einem Ramus posterior ventriculi sinistri an der Versorgung der Herzrückwand.
- Rechtsversorgungstyp: wie beim Normalversorgungstypen, nur ist der Ramus interventricularis posterior stark vergrößert und der Ramus posterior ventriculi sinistri nahezu verkümmert. Somit versorgt die Arteria coronaria dextra fast das gesamte Herz bis auf ventrale Anteile von linkem und rechtem Ventrikel und Septum.
- Linksversorgungstyp: Der Ramus interventricularis posterior entstammt der Arteria coronaria sinistra, die Arteria coronaria dextra endet blind. Die Arteria coronaria sinistra versorgt somit fast das gesamte Herz bis auf die rechte Seite des rechten Ventrikels.
Man beachte, dass die Arteria coronaria sinistra sich immer an der Versorgung des Kammerseptums beteiligt, während dies für die Arteria coronaria dextra beim Linksversorgungstyp nicht gilt.
Venöser Abfluss: drei Venen zum Sinus coronarius
[Bearbeiten]
Gemeinsame Endstrecke für den venösen Blutfluss ist der Sinus coronarius, der auf der kaudalen Rückseite des Herzens im Sulcus coronarius liegt; er mündet mit dem Ostium sinus coronarii im rechten Vorhof. Die wichtigsten Venen, die in ihn eintreten, sind folgende:
- Von links kranial: Vena cardiaca magna (im Sulcus coronarius)
- Von rechts: Vena cardiaca parva (im Sulcus coronarius)
- Von kaudal: Vena cardiaca media (im Sulcus interventricularis posterior)
Venae cardiacae minimae (Thebesiusgefäße) umgehen die Endstrecke und enden direkt in den Hohlräumen des Herzens, v. a. im rechten Vorhof.
Lymphabfluss: X-förmiger Abfluss
[Bearbeiten]Die Lymphe stammt aus allen Schichten des Herzens, man unterscheidet somit von innen nach außen
- ein subendokardiales Netz,
- ein myokardiales Netz,
- ein subepikardiales Netz.
Die Lymphe fließt entgegen dem Blutstrom von innen nach außen und sammelt sich im subepikaridalen Netz, das sich mit dem perikardialen Netz (Lymphe aus dem Herzbeutel) an den Umschlaglinien vereinigt. LAnschließend nimmt die Lymphe von Ventrikeln und Vorhöfen unterschiedliche Wege:
- Der Lymphabfluss der Ventrikel erfolgt X-förmig:
- Lymphe aus rechten Bezirken fließt in den linken Venenwinkel (über den Ductus thoracicus),
- Lymphe aus den linken Bezirken fließt in den rechten Venenwinkel (über den Ductus lymphaticus dexter).
- Die Vorhöfe geben ihre Lymphe in das Abflussgebiet von Lunge und Trachea ab.
